Join the Leading Global Eye Health Alliance.
Membership-
Choose an alternate language here
- Membership
 Para entender cómo ha sido el enfrentamiento de la retinopatía diabética en Chile es necesario comprender el contexto y fondo de la última gran reforma de Salud realizada en el año 2005 durante el gobierno del presidente Ricardo Lagos. Brevemente, desde la década de los 80s, con la introducción de los seguros privados de salud o ISAPRES , el sistema de Salud chileno , que previamente era administrado por el Estado y financiado a través de impuestos generales, quedó dividido en 2 grandes sistemas fuertemente segmentados. Por un lado la población de bajos ingresos y de alto riesgo, que actualmente alcanza el 77 % de la población, debe atenderse en un sistema público sobredemandado y subfinanciado, mientras que el sistema privado se hace cargo de la población de altos ingresos y de bajo riesgo.1Aunque existe cierta superposición y población de ingresos medios puede optar al sistema privado ya sea como afiliado a planes más económicos o bien a través de la utilización de vouchers del sistema público que permiten copagar prestaciones en el sistema privado, el sistema se percibía como altamente inequitativo, situación acentuada porque el gasto en salud pública se redujo sustancialmente luego de la introducción de la salud privada.
Para entender cómo ha sido el enfrentamiento de la retinopatía diabética en Chile es necesario comprender el contexto y fondo de la última gran reforma de Salud realizada en el año 2005 durante el gobierno del presidente Ricardo Lagos. Brevemente, desde la década de los 80s, con la introducción de los seguros privados de salud o ISAPRES , el sistema de Salud chileno , que previamente era administrado por el Estado y financiado a través de impuestos generales, quedó dividido en 2 grandes sistemas fuertemente segmentados. Por un lado la población de bajos ingresos y de alto riesgo, que actualmente alcanza el 77 % de la población, debe atenderse en un sistema público sobredemandado y subfinanciado, mientras que el sistema privado se hace cargo de la población de altos ingresos y de bajo riesgo.1Aunque existe cierta superposición y población de ingresos medios puede optar al sistema privado ya sea como afiliado a planes más económicos o bien a través de la utilización de vouchers del sistema público que permiten copagar prestaciones en el sistema privado, el sistema se percibía como altamente inequitativo, situación acentuada porque el gasto en salud pública se redujo sustancialmente luego de la introducción de la salud privada.
En el año 2005 el gobierno de Chile, para dar respuesta a la demanda social y abordar la inequidad en salud, implementó una reforma mayor al sistema llamado AUGE ( Acceso Universal con Garantías Explícitas ) para asegurar un estándar mínimo de atención en salud. El programa estableció la obligación tanto del sistema público como privado de entregar cobertura a todas las personas, independiente de sus niveles de contribución, seleccionando inicialmente 56 problemas de salud para las cuales se entregaron diversas garantías. Básicamente los pacientes deben recibir atención de acuerdo a guías clínicas y esperar no más que períodos de tiempo establecidos para el diagnóstico, tratamiento y seguimiento. Las prestaciones sólo pueden ser otorgadas por instituciones y profesionales acreditados ante el organismo estatal fiscalizador (Superintendencia de Salud). El gasto de bolsillo para estas prestaciones es fijado por ley, manteniendo la atención sin costo para los indigentes y las familias de bajos ingresos. Antes de la reforma el derecho a la salud se consideraba sólo una declaración de intenciones.El AUGE cambió esa situación y sus cuatro garantías, acceso, tiempos de espera, protección financiera y calidad se consideran parte del mandato Constitucional y por tanto exigibles legalmente2. Si el sistema público o privado de salud no puede entregar los servicios requeridos dentro de los plazos predeterminados, tiene la obligación de pagar a proveedores fuera de su red para la otorgación de estos servicios. Para fortalecer el sistema público de salud y entregar los necesarios recursos humanos, de equipamiento e insumos para cumplir con las obligaciones de la reforma se debió aprobar una ley de financiamiento, intensamente debatida , que elevó los impuesto a la venta en el año 2003.
Los datos de la Encuesta Nacional de Salud de 2003 mostraron que la población mayor de 16 años con visión inferior a 0.3 era de 13,8%, siendo 2.75 veces más frecuente en la población con nivel de educación básico comparada con la de nivel universitario. Esta información, complementada con la de la Encuesta de Caracterización Social entre otras, llevaron a los estamentos técnicos del Ministerio de Salud, en conjunto con la autoridad sanitaria y política a incorporar 7 patologías oftalmológicas a las actualmente 80 que contempla el plan, basados en los principios de priorización de acuerdo a la carga de enfermedad por DALYs, estudios de costo-efectividad y preferencia social1,2. Estas incluyen la catarata, retinopatía diabética, la retinopatía del prematuro, el estrabismo en menores de 9 años, los desprendimientos de retina regmatógenos, el trauma ocular grave y los vicios de refracción en mayores de 65 años.3
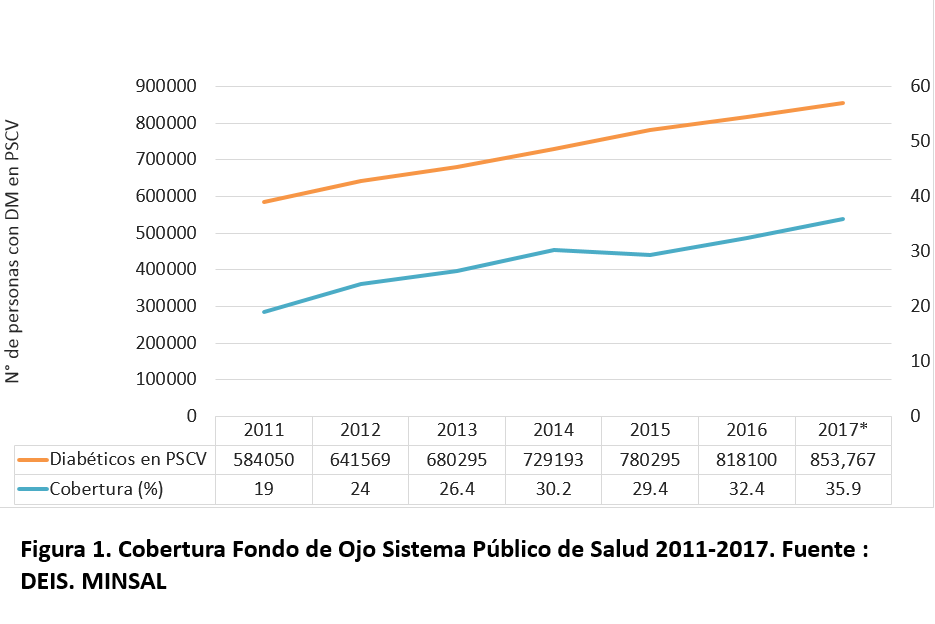
El sistema público de salud cuenta con un total de 2287 centros de atención primaria en donde al año 2017 se encontraban en control 853.767 diabéticos , representando el 70% de la población total potencial. Esos centros derivan para el exámen de fondo de ojo a las 115 Unidades de Atención Primaria Oftalmológicas. Desde el año 2013 estas unidades han incorporado progresivamente la teleoftalmología, contando actualmente la totalidad con cámaras no midriáticas. Se toman 2 fotografias digitales centradas en la papila y en la mácula y son subidas a la red desde donde son informadas en forma remota por diferentes oftalmólogos. Si la fotografía presenta elementos de retinopatía diabética se genera una sospecha diagnóstica que debe ser confirmada en el nivel secundario o terciario. Sólo desde la sospecha diagnóstica en adelante se genera la garantía, tanto para la confirmación o descarte como para el tratamiento laser o vitrectomía. La terapia anti-VEGF no se encuentra garantizada, es discrecional de acuerdo a presupuesto y representa un desafío pendiente. Uno de los aspectos favorables del AUGE es que ha obligado al sistema de salud a mejorar sus sistemas de registro para el monitoreo de los servicios y el control financiero.2 No existen registros confiables de la cobertura de fondos de ojo previo al 2011. Sólo sabemos por datos del dia D , liderado por el Profesor Dr. Juan Verdaguer que la cobertura en el año 1999 se estimaba en un 9% . A partir del 2011 se ha incrementado desde un 19% hasta un 36% el 2017. En una población diabética en aumento, esto fué equivalente a casi triplicar la cantidad de fondos de ojo en poco más de un quinquenio (Fig.1). Las dificultades en incrementar esta cobertura, a pesar de los esfuerzos realizados, revelan las complejidades de los sistemas de salud y la necesidad de mejorar la fragmentación entre los distintos niveles de atención. Llegar a una cobertura de al menos 70% representa un paso clave para eliminar la retinopatía diabética como causa principal de ceguera en personas en edad laboral4. Durante el 2018 el Ministerio de Salud incorporó un sistema de diagnóstico automatizado basado en redes neuronales, desarrollado localmente, para centralizar la interpretación de las fotografías digitales.Resta ver si esta estrategia será efectiva en mejorar la cobertura. Los niveles de atención secundaria y terciaria se han visto fortalecidos, cumpliéndose con holgura la recomendación de un fotocoagulador laser cada 500.000 habitantes y un vitrector cada millón de habitantes, con oftalmólogos capacitados para su uso. El número de fotocoagulaciones por retinopatía diabética se ha más que triplicado desde 3705 el año 2006 a 12.013 el año 2015. El número de vitrectomías casi se triplicó en el mismo período (Fig.2). El nivel de cumplimiento de las garantías , no sólo para la retinopatía diabética, sino que para el resto de las 80 patologías incluídas en el plan es en torno a 98%.
A más de 10 años de su implementación el AUGE ha mostrado beneficios en el acceso y una disminución en la inequidad en Salud.5,6La utilización de los servicios de salud se ha incrementado, aunque las brechas entre las poblaciones de mayores y menores ingresos persisten. Finalmente los chilenos han valorado favorablemente el AUGE en cada estudio y encuesta de opinión desde su implementación.7
Por Dr. Rodrigo Vidal
Jefe de Servicio de Oftalmología , Hospital Clínico Universidad de Chile
[vc_row][vc_column][vc_column_text][/vc_column_text][/vc_column][/vc_row][vc_row el_class=”light-row rebelcell prev-blind”][vc_column width=”1/2″ el_class=”cellspace”][vc_column_text]
[/vc_column_text][vc_column_text]
[/vc_column_text][vc_separator color=”white”][vc_column_text]
[/vc_column_text][vc_separator color=”white”][vc_column_text]
[/vc_column_text][vc_separator color=”white”][vc_column_text]
[/vc_column_text][vc_separator color=”white”][vc_column_text]
[/vc_column_text][vc_separator color=”white”][vc_column_text]
[/vc_column_text][/vc_column][vc_column width=”1/2″ el_class=”cellspace”][vc_column_text]
[/vc_column_text][vc_separator color=”white”][vc_column_text]
[/vc_column_text][vc_separator color=”white”][vc_column_text]
[/vc_column_text][vc_separator color=”white”][vc_column_text]
[/vc_column_text][vc_separator color=”white”][vc_column_text]
[/vc_column_text][/vc_column][/vc_row]